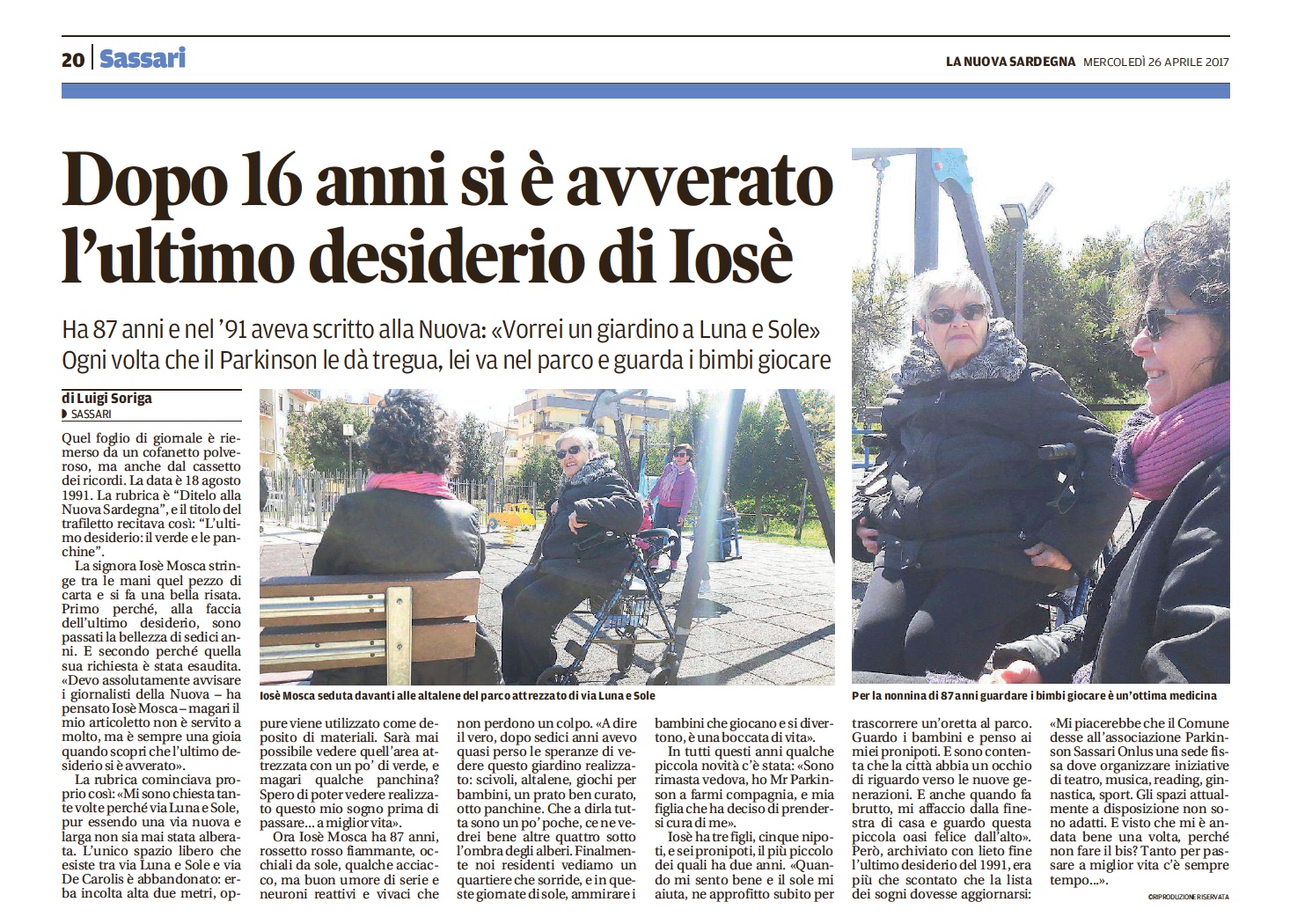
Il personaggio dell’anno 2017
LA SINDROME DELLE GAMBE SENZA RIPOSO Pillola n. 14
La sindrome delle gambe senza riposo (Restless Legs Syndrome, RLS) è uno dei disturbi del sonno più diffusi nella popolazione generale dove secondo alcuni autori la sua prevalenza rappresenterebbe il 5-10 % di tutta la popolazione. La RLS assume un particolare ruolo nella malattia di Parkinson, dove è molto diffusa e contribuisce ad aggravare ulteriormente il quadro clinico, aggiungendo disturbi notturni, riducendo il sonno aumentando sonnolenza diurna e portando ansia e depressione.
La RLS è definita come la comparsa di un fastidio nelle gambe specialmente nelle ore notturne quando si è sdraiati ed a riposo, che si risolve solo con il movimento delle gambe oppure alzandosi e passeggiando. La RLS è una malattia neurologica propria e va distinta da sintomi secondari in corso di altre malattie quali insufficienza venosa ed edemi agli arti inferiori, mialgie, artriti, neuropatie periferiche, ecc.
Riconoscere e quindi trattare la sindrome delle gambe senza riposo è molto importante in quanto la RLS riduce notevolmente la qualità di vita delle persone colpite e peggiora in particolare la malattia di Parkinson che proprio nel buon riposo notturno trova una delle sue medicine migliori.
Le cause della RLS non sono ancora pienamente scoperte ma negli ultimi anni sono state individuate diverse mutazioni genetiche che possono essere poste in relazione alla malattia alla base della quale si trova spesso una alterazione del metabolismo del ferro e squilibri nel sistema dopaminergico.
Una volta individuata la sindrome ed escluse altre cause, la terapia si base, anche nella popolazione generale, sui farmaci anti-parkinson (levodopa, dopaminoagonisti) che sono di prima scelta, seguiti, in seconda linea, da alcuni farmaci anticonvulsivi, ed infine dagli oppiacei.
L’individuazione della presenza della RLS è molto importante. Con una corretta cura si riguadagna un riposo notturno soddisfacente eliminando la sonnolenza diurna, risolvendo ansia e depressione, e evitando un circuito vizioso in cui farmaci non appropriati, come ansiolitici, sonniferi ed antidepressivi anziché migliorare, peggiorano la situazione.
 SINDROME DELLE GAMBE SENZA RIPOSO
SINDROME DELLE GAMBE SENZA RIPOSO
Kai Paulus
Fonte:
Wetter TC, Mitterling T. Diagnosestellung und Therapie des Restless-Legs-Syndromes. Sonnologie 20,309-321;2016
Schrempf W, Reichmann H. Schlafstoerungen beim idiopathischen Parkinson-Syndrom. Neurologie&Psychiatrie, 19(2),2017
DISTURBI DEL SONNO NEL PARKINSON Pillola n. 13
I disturbi del sonno sono molto frequenti nella popolazione generale, ma nella malattia di Parkinson rivestono dei significati molto rilevanti. Circa il 60-90 % dei parkinsoniani soffrono di disturbi del sonno che vanno dalle difficoltà nell’addormentarsi, alla frammentazione del sonno con frequenti risvegli, fino alle parasonnie e disordini comportamentali nella fase REM. I disturbi del sonno possono presentarsi già nelle prime fasi della malattia o addirittura precederla di anni.
Il Parkinson può portare a difficoltà notturne semplicemente per frequenti risvegli notturni causati da poliuria, spesso dovuta all’aumentato metabolismo, a turbe del sistema autonomo, ma anche alla stessa terapia. Invece, nella maggior parte dei casi il riposo notturno viene compromesso per la difficoltà nel girarsi nel letto o per trovare una posizione adatta, per la rigidità che aumenta di notte quando i farmaci assunti durante il giorno perdono efficacia, ma anche per dolori specialmente alle gambe ed alla schiena. Anche problemi respiratorie ed apnee notturne creano insonnia. La malattia può alterare il ritmo circadiano con spostamenti e riduzioni di melatonina e cortisolo, responsabili del fisiologico ritmo sonno-veglia.
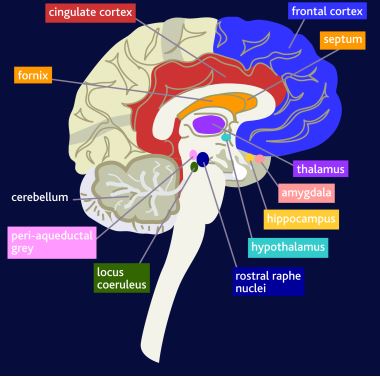
L’insonnia è un sintomo aspecifico che non rimanda a lesioni di una struttura specifica, bensì può essere provocato da tutti i processi che possono evocare reazioni di risveglio; a questi processi contribuiscono meccanismi neurodegenerativi situati in strutture che regolano il ritmo sonno-veglia, quali il tronco encefalico, le connessioni talamo-corticali, il locus coeruleus ed il nucleo del rafe. Pare che proprio la patologia dei neuroni dopaminergici, causa principale del Parkinson, favorisca i disordini del sonno, specialmente i movimenti periodici delle gambe, i risvegli improvvisi, gambe senza riposo, e la sonnolenza diurna.
La terapia dei disordini del sonno nel Parkinson non è facile; certamente in prima istanza va ottimizzata la terapia dopaminergica, poi, a seconda del caso si possono introdurre dei neurolettici atipici con variabile beneficio.
Ma prima di arrivare a questi estremi e di aggiungere ulteriori farmaci, ci viene in aiuto uno studio recentissimo che ha osservato che l’esposizione di ammalati di Parkinson ad una intensa fonte di luce per due ore al giorno migliora nettamente il riposo notturno e diminuisce la sonnolenza diurna. Quindi armiamoci di occhiali da sole ed usciamo di casa!!
Kai Paulus
Fonti:
Schrempf W, Reichmann H. Schlafstoerungen beim idiopathischen Parkinson-Syndrom. Neurologie&Psychiatrie, 19(2),2017
Videnovic A, Klerman EB, Wang W, et al. Timed light therapy for sleep and daytime sleepiness associated with Parkinson’s disease. JAMA Neurol, published online February 20, 2017
INTERVENTO CHIRURGICO DI PROTESI ARTICOLARE NEL PARKINSON (Pillola n. 12)
(Persone affette da malattia di Parkinson possono presentare problemi ortopedici come la spondiloartrosi, scoliosi della colonna vertebrale, ernie del disco, ed artrosi delle articolazioni. Specialmente queste ultime necessitano spesso di interventi di impianto di protesi quando gli analgesici non portano a sufficiente sollievo oppure interferiscono con i farmaci anti-parkinson. Riassumo qui un recente articolo scientifico che cerca di chiarire vantaggi e svantaggi dell’intervento ortopedico-chirurgico nella persona con Parkinson)
Accanto a rigidità, tremore e rallentamento motorio, nella malattia di Parkinson si riscontra molto spesso dolore. Il dolore può essere di diversa natura, ma spesso è legato al consumo delle articolazioni: l’artrosi. Il Parkinsoniano si trova frequentemente in un circolo vizioso: la rigidità muscolare ed il tremore causano una accentuazione dell’artrosi che a sua volta peggiora il dolore e le difficoltà in postura e marcia. Specialmente l’artrosi dell’anca e del ginocchio aggravano particolarmente l’instabilità posturale ed il dolore può assumere un significato importante in termini di riduzione della qualità di vita. Una volta che tutte le possibili scelte di terapia conservatoria ed antidolorifica sono state prese in considerazione, oggigiorno esiste anche per la malattia di Parkinson la possibilità della sostituzione della articolazione. L’obiettivo ragionevole dell’intervento è rappresentato dalla riduzione oppure anche la scomparsa del dolore, mentre i risultati della ripresa funzionale sono meno consistenti.
La persona con Parkinson che si sta sottoponendo ad un intervento di sostituzione di articolazione necessita di una particolare attenzione pre-, peri- e post-operatoria. Va discussa la terapia farmacologica in atto: la terapia dopaminergica non va interrotta ma adattata alle esigenze dell’intervento; molti pazienti parkinsoniani soffrono di osteoporosi, osteopenia e carenza di vitamina D, e pertanto sono indicati loro accertamenti pre-operatori. Per evitare un digiuno prolungato, sarà opportuno programmare l’intervento in prima mattinata. Le complicazioni maggiori sono date da problematiche polmonari riscontrando nel parkinsoniano spesso malattie ostruttive; si può assiste ad ipotonia e calo della pressione arteriosa a causa della perdita di sangue durante l’intervento. In generale vengono preferite le anestesie regionali, e si utilizzano cateteri intra-articolari per analgesici locali evitando eccessive dosi di oppioidi durante il periodo post-operatorio. E’ importante iniziare con la riabilitazione intensiva appena possibile; una corretta riabilitazione può prevenire contrazioni muscolari, altrimenti dolorose e dannose.
(Riassumendo: la persona affetta di malattia di Parkinson, tra i vari problemi, soffre di dolori ed instabilità posturale. In caso di marcata artrosi articolare sarà pertanto opportuno l’intervento chirurgico per evitare un ulteriore aggravarsi del quadro clinico e per recuperare autonomie posturali. L’intervento non è privo di rischi e la terapia anti-parkinson va adattata alle circostanze. I risultati non sono miracolosi, ma la riduzione dei dolori viene quasi sempre ottenuta, mentre il recupero funzionale spesso risulta meno consistente)
Kai Paulus
Fonte:
Schuh A, Handschu R, Schwemmer U, et al. Gelenkersatz: Auch bei Parkinson-Patienten eine Option. Fortschritte der Medizin 159, 2; 2017
“LA MEDICINA MIGLIORE? L’influenza dell’attività fisica e della sedentarietà sulla malattia di Parkinson” (Pillola n. 9)
Recenti studi scientifici evidenziano come l’Attività Fisica abbia un effetto positivo e stimolante sui cosiddetti “Nuclei della base”, cioè quella parte del cervello che si ammala nel Parkinson. Secondo questi studi, durante l’attività aumentano i fattori di crescita neuronali (BDNF, GDNF) condizione necessaria per possibili effetti neurotrofici e di riparazione, vengono stimolati i meccanismi antiossidanti importanti per la eliminazione di tossine e residui del metabolismo cellulare, aumenta la sintesi di dopamina e l’attività dei trasportatori della dopamina e quindi incide direttamente sulla causa principale dei disturbi fisici cioè la carenza di dopamina, ed infine l’attività fisica diminuisce la eccessiva stimolazione glutamatergica, un importante sistema neuronale, alterato nel Parkinson e che sta alla base di alcune manifestazioni cliniche di difficile gestione farmacologica, quali le fluttuazioni e le discinesie. Gli autori sottolineano anche un altro fattore molto importante: la malattia di Parkinson è una malattia neurodegenerativa, cioè comporta la graduale morte di cellule neuronali; invece, l’esercizio fisico contribuisce a ridurre l’apoptosi, ovvero la morte cellulare programmata.
D’altra parte, la Sedentarietà può favorire l’insorgenza di una sindrome metabolica che, come noto, include diverse importanti malattie quali infiammazioni sistemiche e stress ossidativo dovuti a diabete, obesità, dislipidemia, e che può predisporre per malattie cardiovascolari, diabete mellito, insufficienza renale, ed anche per il Parkinson.
Quindi, la parola d’ordine per tutti è: Muoversi!
Ma questo lo sapevamo già. La novità è che, da un lato, la sedentarietà possa rappresentare uno dei tanti fattori che predispongono per la malattia di Parkinson e che possono peggiorarla durante il corso della malattia, e dall’altro lato, la confortante notizia scientificamente appurata che l’attività fisica protegge dal Parkinson come da tante altre malattie e che aiuta a combattere su nemigu.
Per attività fisica si intende il movimento in generale, come le passeggiate, il ballo, la fisioterapia (e qui in particolare la ginnastica, la musicoterapia, ed il training di antiche arti marziali giapponesi come Tai Chi e Q Gong), ma anche una vita quotidiana attiva, partecipata e dove anche il divertimento non deve mancare (vita familiare, amici, interessi, hobby, giardinaggio, ballo, teatro).
Come disse qualcuno: meditate, gente, meditate…
Kai Paulus
Fonti:
– LaHue SC, Comella CL, Tanner CM. The best Medicine? The Influence of Physical Activity and Inactivity on Parkinson’s Disease. Movement Disorders, vol. 31, n. 10, 2016
– Paillard T, Rolland Y, de Souto Barretto P. Protective effects of physical exercise in Alzheimer’s disease and Parkinson’s disease: a narrative review. Journal of Clinical Neurology, vol. 11, 2015
Presentazione del libro “Benvenuto Mister Parkinson” di Cesare Corda
Figli di un dio minore di Patrizia Canu
Resoconto della 10° Giornata Sassarese della malattia di Parkinson scritto da Patrizia Canu su L’Unione Sarda del 27 novembre 2016
Sassari. Difficoltà e speranze alla decima Giornata della malattia
Figli di un dio minore
Manca il centro Parkinson
Due Centri contro il Parkinson a Cagliari. Nessuno a Sassari. Milleseicento pazienti da tutto il nord dell’Isola, rimandati a casa o ricoverati, in nome della “ottimizzazione delle risorse”. Che, in soldoni, vuol dire tagli, e risparmi apparenti . Perchè, a lungo termine, significa invece tanti costi in più: un giorno di ricovero costa alla Asl, e quindi al cittadino, quanto cinquanta visite ambulatoriali. E spesso sono ricoveri che si potevano evitare. Siamo patologie rinchiuse in una riserva indiana – dice il presidente dell’associazione Parkinson, Franco Simula – Forse noi pazienti del Nord siamo figli di un dio minore?.
INCONTRO. Ma non di questo vuole parlare Kai Paulus, neurologo a cui si devono umanità, competenza e numeri, in egual modo. Nel presentela decima giornata di Sassari contro il Parkinson non vuole sentire lamentele. Preferisce parlare di quello che si fa, delle nozze con i fichi secchi. E sono nozze fantastiche, a vedere questa sala gremita. Ci sarebbero dovuti essere i nuovi vertici, ieri alla Camera di commercio, per ascoltare di questo piccolo miracolo, messo su con risorse risibili. Competenze sanitarie e poi tante terapie complementari: danzaterapia, musicoterapia, teatroterapia. I linguaggio del corpo, musica , teatro, l’amicizia e la condivisione che funzionano più delle pastiglie, Gratis, tutto gratis. E’ il sociale, di cui parla il psicologo Giovanni Carpentras. Quel lavoro da fare “nel frattempo”. Nel frattempo che la malattia viene diagnosticata, nel frattempo che avanza, nel frattempo che viene condivisa.
PROBLEMI E SOLUZIONI. Quello che emerso ieri è stata la grande ricchezza delle associazioni, e delle professionalità. “Noi italiani siamo i ricercatori più bravi al mondo. E’ solo un problema di mezzi” dice il farmacologo Pier Andrea Serra. La ricerca significa speranza. “In Italia ci sono 40 milioni l’anno per tutta la ricerca. In America nel centro dove ho lavorato aveva 12 milioni a disposizione per due ricercatori”.
ECOSISTEMA. Il primario di neurologia dell’ Aou Gian Pietro Sechi: ” Il mio sogno è di colpire queste patologie all’inizio, nella fase di danno biochimico, quando le cose sono ancora curabili. A quello tendono i nostri piccoli studi con i nostri piccoli mezzi”. Ma la strada è piena di ostacoli, dice Serra: “Non esistono studi accurati sul sonno: spesso l’ammalato di Parkinson o di una malattia neurodegenerativa, la notte non ha sintomi. Abbiamo presentato un progetto al Ministero, progetto giudicato eccellente, con il massimo dei voti. “Bocciato”, è stata la sentenza, “non c’è un euro”. Ma noi terremo duro.
Patrizia Canu
Giornata del Parkinson: «Sanità migliore per tutti» di Paoletta Farina
Articolo di Paoletta Farina tratto dalla Nuova Sardegna del 27 novembre 2016
Giornata del Parkinson: «Sanità migliore per tutti»
Le richieste di malati e medici e il punto sulle ricerche per la cura del morbo Il neurologo Sechi: Sardegna ferma a trent’anni fa, diritti dei pazienti menomati
 SASSARI. Le speranze per la terapia, le difficoltà di districarsi nella complicata macchina sanitaria sarda, i problemi legati all’ottenimento dell’invalidità civile. La Giornata sassarese della malattia di Parkinson, organizzata dall’associazione presieduta da Franco Simula che ieri ha gremito di pubblico la sala della Camera di commercio, ha messo ancora una volta in luce una quotidianità fatta di complicazioni ed ostacoli per i pazienti, di carenze croniche di strutture e macchinari sanitari, e anche di delusioni e frustrazioni per i ricercatori che vedono chiudersi sempre di più il rubinetto dei finanziamenti. Tanto che il direttore della clinica neurologica delll’Aou, Gian Pietro Sechi, rispondendo alla domanda di una malata che chiedeva più attenzione e organizzazione verso i pazienti, ha annunciato che chiederà un incontro all’assessore regionale Luigi Arru «perché la nostra sanità è ferma a trent’anni fa. Basta pensare che la Sardegna è l’unica regione italiana che non ha la risonanza magnetica a 3 tesla . Dobbiamo accontentarci di apparecchiature con un potenziale che è la metà. E questo significa che non abbiamo la possibilità di fare diagnosi migliori e più precise. Un gap con il resto d’Italia inammissibile, perchè i sardi hanno diritto agli stessi livelli di assistenza assicurati nel resto del territorio nazionale».
SASSARI. Le speranze per la terapia, le difficoltà di districarsi nella complicata macchina sanitaria sarda, i problemi legati all’ottenimento dell’invalidità civile. La Giornata sassarese della malattia di Parkinson, organizzata dall’associazione presieduta da Franco Simula che ieri ha gremito di pubblico la sala della Camera di commercio, ha messo ancora una volta in luce una quotidianità fatta di complicazioni ed ostacoli per i pazienti, di carenze croniche di strutture e macchinari sanitari, e anche di delusioni e frustrazioni per i ricercatori che vedono chiudersi sempre di più il rubinetto dei finanziamenti. Tanto che il direttore della clinica neurologica delll’Aou, Gian Pietro Sechi, rispondendo alla domanda di una malata che chiedeva più attenzione e organizzazione verso i pazienti, ha annunciato che chiederà un incontro all’assessore regionale Luigi Arru «perché la nostra sanità è ferma a trent’anni fa. Basta pensare che la Sardegna è l’unica regione italiana che non ha la risonanza magnetica a 3 tesla . Dobbiamo accontentarci di apparecchiature con un potenziale che è la metà. E questo significa che non abbiamo la possibilità di fare diagnosi migliori e più precise. Un gap con il resto d’Italia inammissibile, perchè i sardi hanno diritto agli stessi livelli di assistenza assicurati nel resto del territorio nazionale».
Di Parkinson soffrono in Provincia almeno 1500 persone, oltre seicento quelle che vengono seguite nel Centro dei disturbi del movimento della clinica neurologica. L’incidenza in Sardegna non è diversa da quella di altre Regioni: 30/40 persone su diecimila soffrono del morbo che rientra tra quelle malattie neurodegenative per le quali la scienza ha raggiunto risultati soltanto nella cura dei sintomi. La causa resta ancora da individuare. E Sassari con i suoi ricercatori
«Studi recenti condotti dalla clinica Neurologica, in collaborazione con vari gruppi nazionali ed internazionali, tra cui gli Istituti di microbiologia e di farmacologia dell’Università di Sassari, il Cnr di Padova, Sassari e Pozzuoli, e l’istituto di ricerca inglese “Diamond Light Source Ltd, Harwell Science and Innovation Campus” hanno dimostrato che comuni infezioni virali come quella dal virus Herpes simplex tipo 1, nelle persone predisposte possono contribuire ad un più rapido peggioramento della malattia di Parkinson – spiega il professor Sechi – e che, invece, un antibiotico di uso comune, il Ceftriaxone, può essere in grado di rallentare o fermare la progressione della malattia di Parkinson, impedendo la aggregazione patologica della proteina Alfa-Sinucleina, che gran parte degli studiosi considera la determinante principale della neuro-degenerazione progressiva tipica del Parkinson». Proprio la scoperta delle capacità del Ceftriaxone è stata fatta sempre nella clinica neurologica sassarese, in collaborazione con l’Istituto “Gaslini” di Genova. Anche Le ricercatrici Giannina Arru, biologa, ed Elisa Caggiu, microbiologa hanno parlato della possibile associazione, la prima, del “micobatterium avium paratubercolus” e la secona dell’Herpes simplex virus di tipo 1, con il Parkinson.
Molto importanti anche le informazioni fornite da Rosanna Serra, dell’ufficio invalidi civili e da Francesca Dettori, dell’ufficio ricoveri Regione, entrambi dell’Asl. Dalla Giornata sassarese è emerso quindi l’appello generale a un’attenzione maggiore, in tutti gli aspetti, verso i pazienti.
10° Giornata sassarese della malattia di Parkinson – Resoconto

La giornata sassarese del Parkinson si è tenuta sabato 26 in un salone affollato da un pubblico numeroso e attento. Dopo una breve introduzione del presidente dell’Associazione Parkinson Sassari Franco Simula sullo stato attuale dell’associazione, il dott. Kai Paulus, che con passione e abnegazione da anni segue i malati di Parkinson ed è responsabile scientifico del convegno, ha coordinato i lavori dando rilievo ai relatori presenti, che hanno illustrato gli aspetti medico scientifici, soffermandosi particolarmente sulla ricerca, penalizzata dalla scarsità di mezzi a disposizione nonostante il livello elevatissimo dei progetti in corso. Un vivace dibattito si è sviluppato tra il pubblico e le rappresentanti della ASL sulle pratiche burocratico-amministrative. Numerosi e graditi gli ospiti, dai rappresentanti di altre associazioni come Gianfranco Favini, recentemente nominato a far parte della Commissione Regionale sulle malattie dementigene, all’assessore alla cultura Raffaella Sau, che segue con interesse la nostra associazione. Il dott.Paulus, unico referente dell’ambulatorio per i pazienti Parkinson sempre più in difficoltà a causa dei tagli sull’organico, ha illustrato, a più riprese, la grande risorsa rappresentata dalle terapie complementari: fisioterapia, musico-danza terapia, teatro-terapia, tutte gratuite, che coinvolgono i pazienti e i loro familiari in un clima di solidarietà e amicizia che talvolta funzionano quanto i farmaci. Il convegno si è concluso in un clima festoso, con l’attribuzione del riconoscimento di “Personaggio dell’anno” a Franco Enna, noto autore di libri per ragazzi e di una rivisitazione del” Romeo e Giulietta” che ha coinvolto in una rappresentazione teatrale i pazienti parkinsoniani e i loro familiari, seguito da un simpatico rinfresco. E’ stata una giornata memorabile. Ringraziamo le due bravissime giornaliste presenti, che hanno fatto un resoconto circostanziato del convegno, offrendoci una maggiore visibilità sui nostri due quotidiani . Abbiamo bisogno del sostegno e della solidarietà di tutti, per continuare la nostra azione e perseguire i nostri obiettivi, mantenendo viva e incisiva la nostra associazione, in un clima di armonia e collaborazione.
Di seguito, potrete leggere i due articoli apparsi Domenica 27.
Franco Simula
Presidente Associazione Parkinson Sassari