 (seguito di COLONNA DEL PARKINSON: LA DISFAGIA)
(seguito di COLONNA DEL PARKINSON: LA DISFAGIA)
Avendo visto nel capitolo precedente quanto sono complessi e complicati i meccanismi della deglutizione, per la maggior parte involontari cioè automatici e non influenzabili dalla nostra volontà, possiamo comprendere a quali difficoltà si possono andare incontro quando questi meccanismi non funzionano correttamente; allora si parla di disfagia.
La disfagia si riscontra in tante malattie neurologiche (ictus, sclerosi multipla, sclerosi laterale amiotrofica, miastenia gravis, distrofie, e tante altre), ma qui mi limiterò alle problematiche del Parkinson; il meccanismo della disfagia è fondamentalmente identico nelle varie malattie, ciò che cambia è l’approccio preventivo e terapeutico, che è quello che ci interessa di più.
La disfagia è definita come difficoltà di deglutire con conseguente non corretto transito del bolo alimentare dalla cavità orale fino allo stomaco.
Si distingue una disfagia orofaringea, di cui parleremo qui, ed una disfagia esofagea, quando è disturbato il transito del bolo dentro l’esofageo a causa di ostruzioni, stenosi oppure alterazioni della peristalsi (contrazione ondulatoria del tubo esofageo dall’alto verso il basso che spinge il contenuto fino allo stomaco).
Perché dobbiamo parlare di disfagia?
La malattia di Parkinson non è una malattia mortale, se pur può diventare molto invalidante ed accelerare altre patologie concomitanti, specialmente cardiocircolatorie o dismetaboliche. La disfagia, però, rappresenta un sintomo con possibile esito fatale, quali soffocamento e polmonite ab ingestis (aspirazione di cibo che finisce nei polmoni dove causa una importante infezione difficile da curare). Ed è per questo che sia la persona affetta da Parkinson sia familiari e caregiver devono conoscere questo sintomo e collaborare nella sua prevenzione, diagnosi e terapia.

Quali sono i fattori di rischio della disfagia nel Parkinson?
Tra i principali fattori di rischio ci sono soprattutto l’età avanzata, dove si riscontra una riduzione della forza muscolare (ricordiamo che nella deglutizione sono coinvolti 55 muscoli); la durata di malattia (la disfagia raramente può presentarsi negli stadi iniziali del Parkinson, ma diventa molto più frequente negli stadi più avanzati); predispone ugualmente alla disfagia la gravità del quadro neurologico, sia riguardo allo stadio di malattia sia relativo alle continue fluttuazioni on-off e specialmente a rigidità e bradicinesia che in fase off sono molto più pronunciati.
Come si fa diagnosi di disfagia?
La diagnosi della disfagia è certamente clinica, avviene tramite l’osservazione ed il colloquio con paziente e familiari, dove curiosamente il problema viene spesso non riconosciuto nonostante domande dirette dell’operatore sanitario. Allora esistono dei questionari che il paziente potrà compilare da solo oppure somministrati dallo specialista. Un modo molto semplice ed efficace per scoprire un disturbo della deglutizione è il test del bicchiere di acqua che il paziente dovrà bere e che, in caso di disfagia, causerà tosse, rigurgito o perdita di acqua dalla bocca.
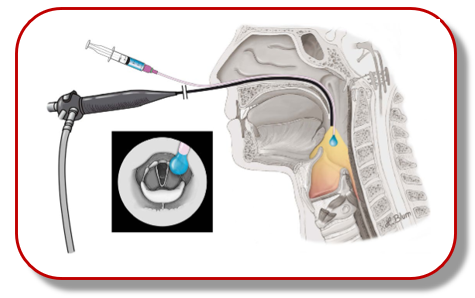
La Endoscopia esofagea a fibre ottiche, da: Labeit B. et al., Neurogastroenterol Motil., 2019
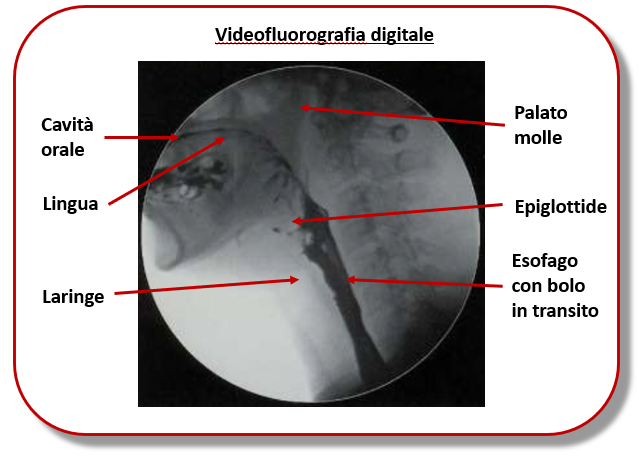
Per la conferma della diagnosi, e dopo aver escluso problematiche gastroesofagee (reflusso, tumori, stenosi, gastriti, ecc.) possiamo avvalerci della Endoscopia esofagea a fibra ottica (FEES) con cui si possono visualizzare le strutture faringee ed esofagee, l’Elettromiografia del muscolo cricofaringeo, parte principale dello sfintere esofageo superiore, e la Videofluorografia digitale (VFG), un’indagine radiologica con la quale si può seguire un bolo radioattivo nel suo tragitto fino allo stomaco ed individuare eventuali ritardi o blocchi.
Come già detto, le conseguenze della disfagia possono essere drammatiche, però, riconoscerla è importantissimo per poter intraprendere molte misure per ridurre i rischi e per trattarla, come vedremo nella prossima ed ultima parte, COLONNA DEL PARKINSON: LA DISFAGIA (3)

