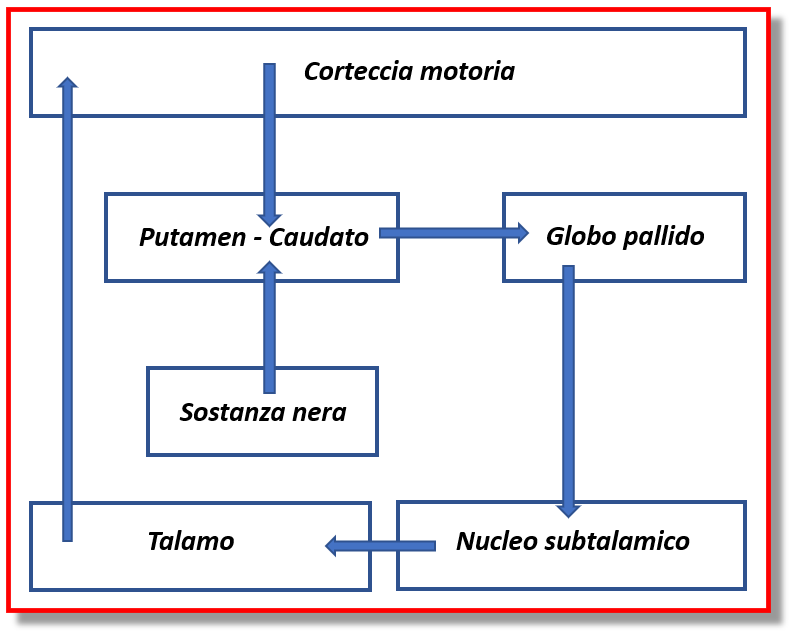
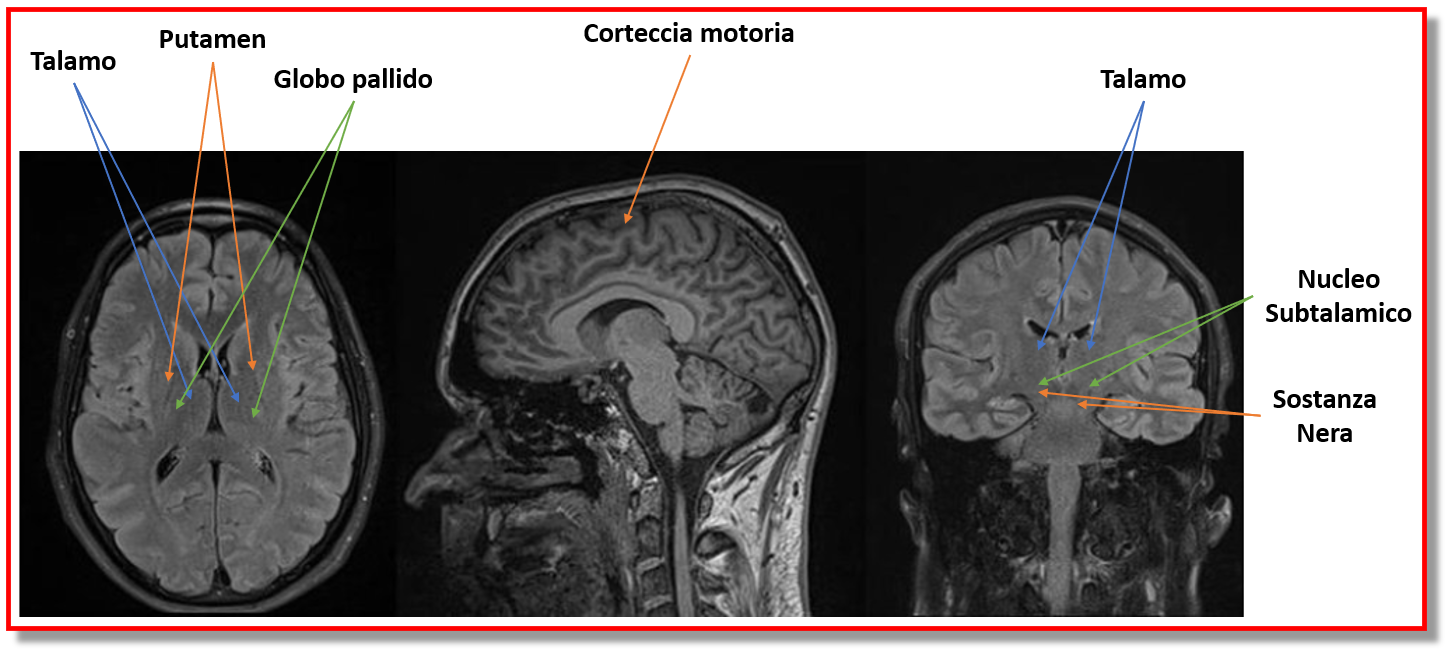
ATTIVITA’ MOTORIA NEL PARKINSON – videoconferenza con la dott.ssa Lucia Cugusi

“Siamo atleti rallentati che necessitano di costante allenamento” (Franco Simula)
Giovedì 25 febbraio ci siamo incontrati su google.meet per una nuova videoconferenza (la settima in undici mesi!) all’interno del protocollo d’intesa tra l’Università di Sassari e l’Associazione Parkinson Sassari, e come le altre volte dott. Giuseppe Demuro si è dimostrato un ottimo organizzatore e impeccabile moderatore; consueti padroni di casa sono stati gli immancabili Prof. Pier Andrea Serra ed il nostro presidente Franco Simula; ospiti d’onore i presidenti della Associazione Parkinson Alghero, Cecilia Cuccureddu e Marco Balbina. Il tema della conferenza era più che mai accattivante:
“I benefici dell’attività motoria nella malattia di Parkinson: esperienze in Sardegna”
con cui la dott.ssa Lucia Cugusi, ricercatrice al Dipartimento di Scienze Motorie dell’Università di Sassari si è presentata alla nostra associazione, ha presentato il suo lavoro e le sue idee, e condiviso con noi i suoi progetti futuri da realizzare insieme a tutti noi.
Apparentemente non si è trattata di nessuna novità, visto che sappiamo da molto tempo che l’attività fisica, l’esercizio ed il movimento in generale, sono essenziali per contrastare il ‘rapace infingardo’ (cit. G.B.), se non fosse proprio per lei, la ricercatrice nuorese formatasi a Cagliari e da poco approdata a Sassari.

La prima pubblicazione del 2015 della dott.ssa Cugusi sui benefici del ballo sardo
Ma è proprio la dott.ssa Lucia Cugusi colei che ha avuto l’intuizione di non sbirciare oltreoceano in cerca di novità, ma di utilizzare le tradizioni della sua terra, il ballu sardu, per aiutare a curare le persone affette da Parkinson. La genialità della dottoressa barbaricina sta proprio nella integrazione di esercizio fisico, del gruppo, della musica, del divertimento e dell’emozione, si l’emozione, perché i sardi il loro ballo ce l’hanno nel sangue. Ed ecco spiegati i risultati della sua ricerca ed i benefici della antica tradizione proprio sul Parkinson, dove l’esercizio contrasta la rigidità, la musica supera l’instabilità posturale, il gruppo sconfigge la solitudine, e dove l’emozione ricarica la dopamina.

Altri significativi studi della dott.ssa Cugusi, in alto, con il nordic walking, ed in basso la famosa pubblicazione sul ballo sardo nel Parkinson
‘Su nemigu’ (cit. Peppino Achene) si può affrontare quindi con il ballo sardo, ma la dott.ssa Cugusi si spinge oltre ed illustra ai partecipanti prossimi progetti da realizzare a Sassari: il nordic walking, il trekking su terraferma ma anche dentro i letti dei ruscelli, l’acquagym e movimenti acquatici, canottaggio e persino vela. E nuovamente la docente tira fuori le sue origini: sfruttare le bellezze e le risorse naturalistiche della Sardegna, con le sue coste, le montagne, i parchi e laghi che tutto il mondo ci invidia; insomma, la Sardegna come palestra naturale: dopamina pura! Pensate, gli astronauti dell’agenzia spaziale statunitense, NASA, e di quella europea, ESA, vengono regolarmente in Sardegna per la loro preparazione, e abbiamo detto tutto.
La nostra musicoterapista Annalisa Mambrini è in perfetta sintonia con la dott.ssa Cugusi quando sottolinea che l’esercizio deve essere costante e soprattutto vario, comprendendo tutte le attività possibili, dalla ginnastica al ballo, dal pilates allo yoga, ecc.

L’importanza degli esercizi ‘mimici, dell’espressione verbale, nel gruppo, e dei ‘compiti per casa’
L’entusiasmo dei partecipanti è enorme e la discussione, di conseguenza, si fa molto animata. L’argomento trattato fa sognare, come acclama la nostra vicepresidente Dora Corveddu, ma inevitabilmente vengono esternati anche dubbi e perplessità: sempre Dora aggiunge che nonostante tanto impegno durante le sedute di riabilitazione non si vedono migliorie, e Peppino se la prende con la farmacologia quando afferma che tante pillole non riescono a ridurre i sintomi. A tutti e due la dott.ssa Cugusi risponde che proprio per affrontare queste criticità potranno aiutare le attività da lei proposte, e Prof. Serra, in qualità di attuale prorettore della terza Missione dell’Ateneo turritano, aggiunge che bisogna istruire specificamente gli operatori sanitari con formazione permanente e master universitari.
Interviene anche Marco Balbina con un quesito particolare: che fare, e soprattutto cosa non fare, quando alle problematiche del Parkinson si aggiungono nuovi eventi come, per esempio, una frattura, con inevitabile ulteriore riduzione della qualità di vita.
“Sale in cattedra” a questo punto la nostra storica fisioterapista, Pinuccia Sanna, e spiega che non bisogna cercare di ‘guarire’ oppure di raggiungere chi sa quali risultati, ma semplicemente mirare a ritornare alle condizioni prima del trauma; inoltre, per affrontare le difficoltà, i disagi ed i dolori, bisogna preservare la quotidianità, cioè celebrare le piccole cose, come i pasti in famiglia, le commissioni, la spesa, ecc. e non rinunciarci a causa della malattia. Sottolineando il discorso della docente universitaria, a Pinuccia scappa una espressione che personalmente mi è piaciuta davvero molto: è importante fare gli esercizi insieme perché “nel gruppo non esiste la patologia, esiste soltanto il gruppo”, per dire che nel gruppo sono tutti uguali, le disabilità sono le stesse, ci si capisce immediatamente e ci si concentra sulle autonomie esistenti guardando verso il future e verso i miglioramenti.

“Il gruppo”
Infine, la dott. Cugusi fa riferimento ad un altro elemento fondamentale delle attività: gli esercizi a casa. Ecco, cosa vi dico da sempre: fate i compiti per casa! Durante le attività individuali e collegiali si apprendono degli esercizi che vanno portati a casa e ripetuti quotidianamente e più volte al giorno, ovviamente in piena sicurezza, per effettivamente trarne beneficio e per migliorare, per esempio, la postura, la marcia oppure il freezing. Noi conosciamo le tabelline perché la maestra ce le aveva spiegate a scuola e poi noi le avevamo studiate a casa…
Si conclude così. dopo oltre due ore, questa interessantissima videoconferenza con la soddisfazione di tutti, e soprattutto con la consapevolezza che l’Ecosistema del Parkinson a Sassari si è ulteriormente arricchito con le conoscenze, le idee, i progetti e la simpatia della dott.ssa Lucia Cugusi.
Volare si può, sognare si deve!
Kai Paulus
Videata poco prima della conferenza, in attesa che tutti si collegassero